Что такое очаговая пневмония?
Очаговая пневмония
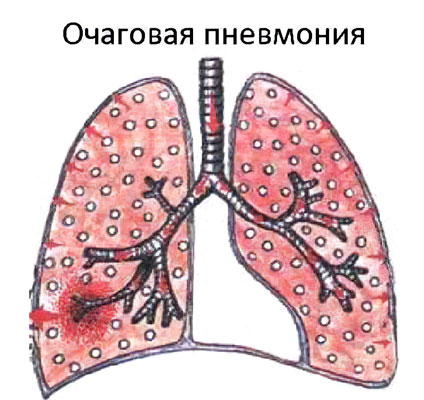
Очаговая пневмония — это острое воспалительное заболевание, которое локализуется на определённом участке лёгочной ткани в пределах долек лёгкого. Оно сопровождается повышением температуры, кашлем с выделением небольшого объёма мокроты, выраженной интоксикацией и болями в грудной клетке.
Это заболевание широко распространено и составляет примерно две трети всех случаев воспаления лёгких. Вначале воспалительный процесс затрагивает бронхи, а затем переходит на одну или несколько долек лёгкого. Поэтому очаговую пневмонию также называют бронхопневмонией или лобулярной пневмонией.
Согласно международной классификации болезней (МКБ-10), код для неуточнённой бронхопневмонии — J18.0, а для неуточнённой долевой пневмонии — J18.1.
Врачи отмечают, что очаговая пневмония является серьезным заболеванием, которое требует внимательного подхода к диагностике и лечению. Основными причинами возникновения этой формы пневмонии могут быть бактериальные инфекции, вирусы, а также аспирация инородных тел. Симптомы заболевания часто включают кашель, одышку, боль в груди и повышение температуры. Важно, что ранняя диагностика позволяет избежать осложнений. Врачи рекомендуют проводить рентгенографию легких и анализы крови для подтверждения диагноза. Лечение обычно включает антибиотики, а в некоторых случаях — противовирусные препараты. Также важна поддерживающая терапия, включая обильное питье и отдых. Профилактика, такая как вакцинация и соблюдение гигиенических норм, играет ключевую роль в снижении риска заболевания.

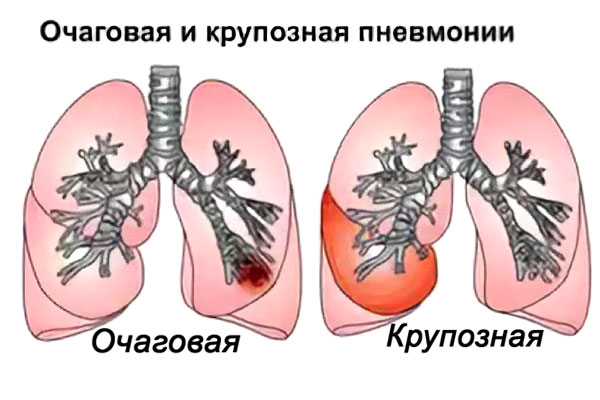
Чем отличается очаговая пневмония от крупозной?
Крупозная пневмония — это форма острого воспаления легких с более выраженными клиническими проявлениями. В отличие от других видов воспаления, при крупозной пневмонии поражается не отдельная долька легкого, а целая доля вместе с плеврой, что делает поражение более обширным.
| Причина | Симптомы | Лечение |
|---|---|---|
| Бактериальные инфекции (Streptococcus pneumoniae, Haemophilus influenzae, Legionella pneumophila и др.) | Кашель (часто с мокротой), лихорадка, озноб, боль в груди, одышка, слабость, головная боль, мышечные боли | Антибиотики (пенициллины, цефалоспорины, макролиды и др.), симптоматическая терапия (жаропонижающие, отхаркивающие) |
| Вирусные инфекции (грипп, аденовирусы, респираторно-синцитиальный вирус и др.) | Кашель, насморк, боль в горле, лихорадка, головная боль, мышечные боли, слабость | Симптоматическая терапия (покой, обильное питье, жаропонижающие), противовирусные препараты (в некоторых случаях) |
| Грибковые инфекции (Pneumocystis jirovecii, Aspergillus fumigatus и др.) | Кашель (часто с мокротой), лихорадка, одышка, боль в груди, слабость | Противогрибковые препараты (азолы, полиены) |
| Вдыхание токсических веществ | Кашель, одышка, боль в груди, цианоз | Удаление из источника воздействия, кислородная терапия, симптоматическая терапия |
| Аспирация (попадание пищи или жидкости в легкие) | Кашель, одышка, боль в груди, лихорадка (возможно) | Антибиотики (при присоединении инфекции), кислородная терапия, симптоматическая терапия |
Причины возникновения и факторы риска
Очаговая пневмония
Очаговая пневмония обычно развивается как осложнение уже существующего заболевания. Она может возникнуть на фоне острых респираторных вирусных инфекций, сопровождающихся воспалением трахеи и бронхов. Массовые случаи очаговой пневмонии чаще фиксируются во время сезонных эпидемий гриппа. Это связано с тем, что вирусы ослабляют иммунную систему, снижая защитные функции органов дыхания перед микробными инфекциями. В таких случаях возбудителем пневмонии может стать даже условно-патогенная микрофлора.
Среди заболеваний, способных вызвать очаговую пневмонию, выделяются:
- Различные инфекции: корь, коклюш, тиф, менингит и другие.
- Вирусы: аденовирусы, риновирусы, парагрипп, респираторно-синцитиальные вирусы.
- Бактерии. В 80% случаев пневмонию вызывают пневмококки. К другим микробам, способным вызвать воспаление легких, относятся кишечная палочка, менингококк, стафилококк, стрептококк и другие.
- Редкими возбудителями являются микоплазмы и хламидии.
Если заболевание первичное, то есть не было предшествующей инфекции, патогенные микроорганизмы проникают в дыхательные пути бронхогенным путем. В остальных случаях инфекция может распространяться гематогенным или лимфогенным путем.
К факторам риска развития очаговой пневмонии у взрослых относятся:
- Снижение общего и местного иммунитета.
- Курение и злоупотребление алкоголем.
- Переохлаждение.
- Стрессы.
- Сахарный диабет, ВИЧ.
- Попадание токсинов в бронхи и легкие.
- Заболевания органов дыхания, такие как пневмосклероз и ХОБЛ.
- Нехватка витаминов и неправильное питание.
Госпитальная пневмония часто возникает у пациентов, находящихся в лежачем положении. В этом случае основным фактором риска становится длительная иммобилизация.
Очаговая пневмония — это воспаление легких, которое затрагивает определенные участки легочной ткани. Многие люди отмечают, что основными причинами заболевания являются вирусные и бактериальные инфекции, а также ослабленный иммунитет. Симптомы могут варьироваться, но чаще всего пациенты жалуются на кашель, одышку, боль в груди и повышенную температуру. Важно отметить, что ранняя диагностика играет ключевую роль в успешном лечении. Врачи рекомендуют проводить рентгенографию и анализы, чтобы точно определить природу воспаления. Лечение обычно включает антибиотики, противовоспалительные препараты и, в некоторых случаях, физиотерапию. Люди также подчеркивают важность соблюдения режима отдыха и питания для скорейшего восстановления.

Симптомы
Очаговая пневмония — серьезное заболевание, особенно для людей с ослабленным иммунитетом. У них клинические проявления могут быть нечеткими: температура может оставаться нормальной или подниматься до субфебрильных значений. Кашель, как правило, сухой, с минимальным выделением мокроты. Поэтому таким пациентам следует проявлять особую осторожность. Если недомогание сохраняется более 2-3 дней, необходимо обратиться к врачу.
Классические признаки очаговой пневмонии:
| Симптомы | Описание |
| Повышение температуры тела | Лихорадка наблюдается не более чем у 50% пациентов. При своевременном лечении она проходит через 3-5 дней. У остальных больных температура остается субфебрильной или в пределах нормы. |
| Кашель | Может быть как сухим, так и влажным, с выделением мокроты. Чаще всего она слизистая, но иногда могут быть гнойные примеси. |
| Дыхание | Частота дыхания увеличивается до 25-30 вдохов в минуту, становится жестким. Врач может услышать громкие влажные хрипы при аускультации. Если одновременно развивается бронхит, хрипы будут сухими и рассеянными. У пациентов с сухим плевритом слышны шумы трения плевры. |
| Одышка | Обычно выражена слабо, но при прогрессировании воспалительного процесса и вовлечении нескольких долей легких одышка может усиливаться. |
| Боль в груди | Один из распространенных симптомов. Боль усиливается при глубоком вдохе, смене положения тела или при прикосновении к спине. |
| Тахикардия | Частота сердечных сокращений может достигать 110 ударов в минуту. |
| Общие симптомы | У пациента наблюдаются усиление слабости, вялость, сонливость и потеря аппетита. При тяжелом воспалении может появиться цианоз носогубного треугольника. |
Стадии очаговой пневмонии
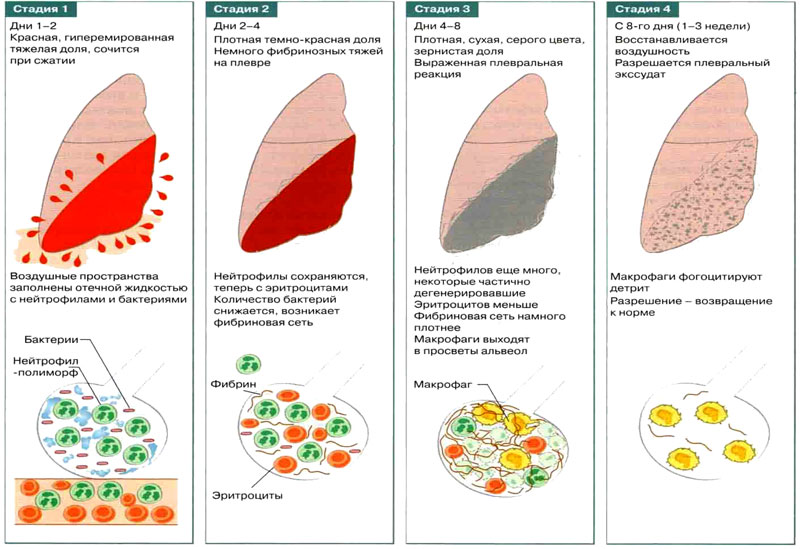
Очаговая пневмония развивается через четыре стадии:
-
Стадия прилива. В поражённых тканях наблюдается гиперемия, нарушается микроциркуляция крови, увеличивается проницаемость сосудов. Стенки альвеол в зоне воспаления отекают, лёгочная ткань становится более эластичной, а сосуды, снабжающие воспалённый участок, резко наполняются кровью. У пациента возникают сухой кашель и боли при вдохе. Длительность этой стадии составляет от 1 до 3 дней.
-
Стадия красного опеченения. Плазма проникает в альвеолы, заполняя их, в результате чего они теряют воздушность и становятся красными и плотными. Поражённый участок лёгкого напоминает печень по своей структуре. Боль в груди усиливается, температура тела повышается, а симптомы интоксикации становятся более выраженными. Эта стадия продолжается от 1 до 3 дней.
-
Стадия серого опеченения. Эритроциты и гемоглобин, попавшие в альвеолы, начинают распадаться. Поражённый участок лёгкого приобретает сероватый оттенок. Клиническая картина включает влажный кашель, в мокроте может появляться гной и большое количество слизи. Температура тела начинает снижаться, оставаясь на субфебрильных уровнях. Боль в груди сохраняется, но становится менее выраженной, а самочувствие пациента улучшается. Эта стадия длится от 2 до 8 дней.
-
Стадия разрешения. В этот период происходит восстановление нормальной структуры поражённых долек лёгкого.

Виды
В зависимости от эпидемиологической ситуации, очаговая пневмония классифицируется на госпитальную, внебольничную, иммунодефицитную и атипичную.
Согласно возбудителю, вызывающему воспаление легких, выделяют следующие типы пневмонии:
- Бактериальная.
- Вирусная.
- Грибковая.
- Микоплазменная.
- Смешанная.
По механизму возникновения очаговая пневмония делится на:
- Первичную (развивается как самостоятельное заболевание, не связанное с другими недугами).
- Вторичную (возникает на фоне первичного очага инфекции в организме).
- Послеоперационную.
- Аспирационную (развивается при попадании инородных объектов в бронхи).
- Инфаркт-пневмонию (вызывается закупоркой мелких сосудов тромбами).
Очаговая пневмония может быть односторонней или двусторонней. В зависимости от течения заболевания выделяют острое, острое затяжное и хроническое очаговое воспаление легких. Также различают неосложненную и осложненную формы.
По степени тяжести очаговая пневмония может быть:
- Легкой. Интоксикация слабо выражена, температура не превышает 38 градусов, одышка возникает только при физической активности.
- Средней. Интоксикация умеренная, температура достигает 39 градусов, частота дыхания увеличивается до 30 в минуту.
- Тяжелой. Интоксикация выражена сильно, температура высокая, возможны нарушения сознания, одышка может достигать 40 вдохов в минуту.
Особенности течения заболевания у детей
У новорожденных очаговая пневмония чаще всего возникает из-за инфицирования в утробе матери или в больничной обстановке. У детей дошкольного и школьного возраста основным возбудителем воспаления легких является пневмококк. Вторичные инфекции, такие как бронхиты и бронхотрахеиты, также представляют серьезную угрозу.
Симптомы очаговой пневмонии у детей обычно проявляются на 5-7 день после начала простудного заболевания. Температура тела, как правило, не превышает 38 градусов, а выраженная лихорадка наблюдается редко.
Родители могут заметить признаки интоксикации: вялость, сонливость, бледность кожи и снижение аппетита. У грудных детей часто наблюдаются обильные срыгивания после кормления, возможна рвота.
Кашель может быть как сухим, так и влажным, также может возникать одышка. Носогубный треугольник может быть бледным или синюшным. У детей заметно втяжение межреберных промежутков со стороны поражения. В процессе дыхания активно участвует вспомогательная мускулатура. Очагово-сливная пневмония у детей протекает тяжело, часто сопровождаясь дыхательной недостаточностью и выраженной интоксикацией. Возможна деструкция легочной ткани.
При появлении необычных симптомов родителям следует быть внимательными и незамедлительно обратиться к врачу.
Диагностика
Диагностика пневмонии начинается с тщательного сбора анамнеза и клинического осмотра пациента. Полный процесс обследования включает следующие этапы:
- Перкуссия грудной клетки. Врач определяет наличие притупленного перкуторного звука.
- Аускультация. На начальных стадиях заболевания дыхание в области поражения становится жёстким. По мере прогрессирования болезни добавляются звучные влажные мелкопузырчатые хрипы, а воспалительная крепитация слышится реже. Из-за очагового характера процесса аускультативная картина становится мозаичной.
- Общий анализ крови. В результате анализа обнаруживается нейтрофильный лейкоцитоз с сдвигом лейкоцитарной формулы влево, увеличение скорости оседания эритроцитов (СОЭ) до 40 мм/час, а также повышение уровня фибриногена и сиаловых кислот, положительная реакция на С-реактивный белок.
- Общий анализ мокроты. Мокрота имеет слизисто-гнойный характер, в ней наблюдается повышенное количество лейкоцитов и клеток цилиндрического эпителия.
- Бактериальный посев мокроты. Этот анализ позволяет определить тип возбудителя инфекции и его чувствительность к антибиотикам.
- Рентгенография лёгких. На снимках выявляются очаговые затемненные участки, чаще всего располагающиеся в нижних отделах органов дыхания.
Дифференциальная диагностика
Очаговую пневмонию следует отличать от туберкулёза, альвеолярного рака лёгких, абсцесса и инфаркта лёгкого. Для точной диагностики необходимо провести комплексное обследование, включая рентгенографию и клинико-лабораторные исследования.
Если результаты рентгенографии вызывают сомнения, для уточнения диагноза можно использовать КТ или МРТ лёгких, а также бронхоскопию. Для исключения септицемии рекомендуется анализ крови на гемокультуру.
Лечение
Медицинские препараты (лекарства, витамины, медикаменты) представлены здесь исключительно для ознакомления. Мы настоятельно не рекомендуем их использовать без консультации с врачом. Рекомендуем ознакомиться с материалом: “Почему нельзя принимать медицинские препараты без назначения врача?”.
Лечение очаговой пневмонии может проводиться амбулаторно. Госпитализация требуется только пациентам с выраженными симптомами интоксикации или признаками дыхательной недостаточности.
Основу медикаментозной терапии составляют антибиотики. Чем быстрее начнется лечение, тем выше его эффективность. Результаты бактериологического посева не ожидаются, поэтому врач выбирает препараты на свое усмотрение. Если через 3 дня не наблюдается улучшения, антибиотик заменяется.
Антибиотики. В большинстве случаев удается обойтись однокомпонентной схемой. Если требуется назначение двух антибиотиков, не рекомендуется одновременно использовать препараты с бактерицидным и бактериостатическим действием, а также средства с аналогичным токсическим эффектом.
Традиционные антибактериальные препараты для лечения очаговой пневмонии:
- Пенициллины.
- Цефалоспорины.
- Фторхинолоны.
Курс лечения должен длиться не менее 10-14 дней. Препараты вводятся внутримышечно, а в тяжелых случаях — внутриплеврально или эндобронхиально.
Снятие симптомов. Для уменьшения интоксикации назначаются дезинтоксикационные растворы и противовоспалительные средства. Температуру тела снижают с помощью Ибупрофена или Парацетамола. В качестве десенсибилизирующих препаратов применяются Супрастин, Тавегил, Лоратадин.
Разжижение мокроты. Муколитики и бронхолитики помогают разжижать мокроту и способствуют её выведению из дыхательных путей. К таким препаратам относятся: Теофиллин, Бромгексин, Амброксол, АЦЦ Лонг, Ацетилцистеин.
Ингаляции. Пациентам с выраженной одышкой необходимы длительные ингаляции с увлажненным кислородом.
Рекомендации. На протяжении всего периода лихорадки пациенту следует соблюдать постельный режим. Важно употреблять не менее 1,5-2 литров воды в день. Питание должно быть щадящим и сбалансированным, с ограничением поваренной соли. Рекомендуется выбирать продукты, богатые витаминами А и С, а также отдавать предпочтение легко усваиваемым блюдам.
После того как острые симптомы заболевания утихнут и температура нормализуется, пациенту назначаются физиотерапевтические процедуры, среди которых:
- Электрофорез с лекарственными средствами.
- УВЧ-терапия.
- ДМВ-терапия.
- Массаж.
- Лечебная физкультура.
При правильном выборе медикаментов выздоровление наступает в течение двух недель.
Интервью с Базаровым Дмитрием Владимировичем, кандидатом медицинских наук, врачом-хирургом, онкологом и пульмонологом:
Базаров Дмитрий Владимирович является членом московского общества хирургов, Европейского респираторного общества, Европейского общества торакальных хирургов и Европейского общества хирургической онкологии. Он является соавтором 103 публикаций по вопросам торакальной хирургии, пульмонологии и онкологии, некоторые из которых были опубликованы в зарубежных научных изданиях.
Осложнение и прогноз
На восстановление здоровья указывают исчезновение симптомов, нормализация рентгеновских снимков и анализов крови. Своевременно начатое лечение помогает предотвратить осложнения и рецидивы заболевания. Пациенты, перенесшие пневмонию, должны находиться под наблюдением терапевта или пульмонолога в течение полугода.
Наименее благоприятный прогноз наблюдается у пациентов с воспалением, вызванным стафилококками, а также при наличии абсцесса или разрушения легких. Опасны также вирусные пневмонии, которые имеют стремительное течение.
К основным осложнениям пневмонии относятся:
- Обструктивный синдром.
- Абсцесс или гангрена легкого.
- Плеврит.
- Сердечная и дыхательная недостаточность.
- Эндокардит или миокардит.
- Воспаление почек.
Прогноз зависит от состояния иммунной системы пациента и вирулентности возбудителя инфекции.
Клинические рекомендации
Клинические рекомендации по лечению пациентов с очаговой пневмонией:
- Проведите тщательную оценку состояния пациента, проанализируйте его жалобы и соберите анамнез.
- Уточните наличие сопутствующих заболеваний.
- Выполните комплексную диагностику: забор крови и мокроты для анализа, а также рентгенографию легких в день обращения к врачу.
- Определите место лечения.
- Выберите первоначальный антибиотик, оцените его эффективность через 48-72 часа и примите решение о дальнейшей лечебной стратегии.
- Используйте препараты первого выбора: амоксициллин с клавулановой кислотой. При отсутствии эффекта назначьте макролиды (эритромицин или спирамицин), цефалоспорины I-III поколения, фторхинолоны или линкозамины.
На протяжении всего курса лечения осуществляйте тщательный мониторинг состояния пациента, независимо от того, находится ли он в стационаре или лечится амбулаторно.
Профилактика очаговой пневмонии
Профилактика очаговой пневмонии:
- Закаливание организма.
- Вакцинация против гриппа.
- Укрепление иммунной системы.
- Исключение факторов, способствующих переохлаждению.
- Лечение хронических инфекционных очагов.
- Отказ от вредных привычек, особенно от курения.
Пациенты на постельном режиме требуют особого внимания. С ними необходимо проводить дыхательную гимнастику, делать массаж и рассмотреть возможность применения антиагрегантов. Люди из группы риска должны пройти вакцинацию против пневмококковой инфекции.
Записаться на приём к инфекционисту
Страница для записи к инфекционисту ➤
| Запись к другим специалистам: |
| Терапевт |
| Пульмонолог |
| Гастроэнтеролог |
| Выбрать врача ➤ |
| Записаться на диагностику ➤ |
| Записаться на медицинскую процедуру ➤ |
Вопрос-ответ
От чего появляется очаговая пневмония?
Очаговая пневмония – это вариант пневмонии с локализацией воспалительного процесса на ограниченном участке легочной ткани, в пределах мелких структурных единиц легкого – долек. Очаговая пневмония обычно развивается как осложнение ОРВИ или острого трахеобронхита.
Каковы признаки правосторонней очаговой пневмонии?
Очаговая правосторонняя среднедолевая пневмония развивается постепенно. В начале заболевания больной ощущает общую слабость, температура тела поднимается до 37,5ºС, появляется озноб. Далее возникает кашель со скудной мокротой.
Советы
СОВЕТ №1
Обратите внимание на симптомы. Если вы заметили такие признаки, как кашель, одышка, высокая температура или боль в груди, не откладывайте визит к врачу. Ранняя диагностика может значительно улучшить прогноз лечения.
СОВЕТ №2
Следите за своим иммунитетом. Укрепление иммунной системы с помощью правильного питания, регулярной физической активности и достаточного сна поможет снизить риск развития очаговой пневмонии.
СОВЕТ №3
Не забывайте о вакцинации. Прививки против пневмококковой инфекции и гриппа могут помочь предотвратить развитие пневмонии, особенно у людей с ослабленным иммунитетом или хроническими заболеваниями.
СОВЕТ №4
Следуйте рекомендациям врача по лечению. Если вам назначены антибиотики или другие препараты, важно завершить курс лечения полностью, даже если симптомы исчезли, чтобы избежать рецидива заболевания.