Показания к проведению исследования
Сдать эякулят на анализ спермограммы следует в следующих случаях:
- Мужчина хочет оценить своё репродуктивное здоровье и узнать, способен ли он стать отцом.
- У партнёрши не наступает беременность в течение года регулярной половой жизни без контрацепции.
- У мужчины выявлены заболевания или врождённые аномалии, которые могут привести к бесплодию (например, гипогонадизм, варикоцеле, орхит, уретрит, простатит и др.).
- Пара планирует использовать экстракорпоральное оплодотворение или искусственную инсеминацию.
Врачи подчеркивают важность спермограммы как ключевого анализа для оценки мужского репродуктивного здоровья. Нормальные показатели включают объем семенной жидкости, концентрацию сперматозоидов, их подвижность и морфологию. Специалисты отмечают, что отклонения от нормы могут указывать на различные проблемы, такие как гормональные нарушения, инфекции или генетические факторы. Например, низкая подвижность сперматозоидов может затруднить зачатие, в то время как высокая концентрация может свидетельствовать о хорошем репродуктивном потенциале. Врачи рекомендуют проводить анализ в условиях лаборатории, соблюдая все необходимые условия, чтобы получить точные результаты. Правильная интерпретация спермограммы требует профессионального подхода, и в случае выявления отклонений важно обратиться к специалисту для дальнейшего обследования и возможного лечения.

Виды спермограмм
Существует четыре ключевых типа анализа спермы:
- Базовая спермограмма — нормы которой установлены Всемирной организацией здравоохранения в 1999 году.
- MAR-тест — определяет наличие антиспермальных антител в эякуляте, которые могут разрушать сперматозоиды. Эти антитела возникают из-за эндокринных или аутоиммунных заболеваний, а также из-за биохимической несовместимости между партнёрами.
- Морфологический анализ спермы по Крюгеру — оценивает физические характеристики мужских половых клеток, включая форму головки, шейки и хвоста.
- Биохимический анализ семенной жидкости — определяет содержание ферментов, аминокислот, углеводов, витаминов и минералов.
Первый тип исследования (базовая спермограмма) является стандартным и назначается всем пациентам. Остальные три метода применяются при наличии отклонений в результатах спермограммы.
| Параметр спермограммы | Нормальные значения | Возможные отклонения и их значение |
|---|---|---|
| Объем эякулята (мл) | 1,5 – 5,0 | <1,5 мл (гипоспермия) – снижение количества спермы; >5,0 мл (гиперспермия) – может указывать на проблемы с простатой или семенными пузырьками |
| Концентрация сперматозоидов (млн/мл) | ≥15 | <15 млн/мл (олигозооспермия) – снижение количества сперматозоидов; <5 млн/мл (критическая олигозооспермия) – значительное снижение, затрудняющее зачатие |
| Общее число сперматозоидов (млн) | ≥39 | <39 млн (олигозооспермия) – сниженное общее количество сперматозоидов |
| Прогрессивно подвижные сперматозоиды (%) | ≥32 | <32% (астенозооспермия) – снижение подвижности сперматозоидов |
| Морфология сперматозоидов (%) | ≥4 | <4% (тератозооспермия) – высокий процент сперматозоидов с аномальной морфологией |
| pH эякулята | 7,2 – 8,0 | Значительное отклонение от нормы может указывать на инфекцию или другие проблемы |
| Вязкость эякулята | Нормальное разжижение в течение 30-60 мин | Слишком высокая или низкая вязкость может затруднять движение сперматозоидов |
| Лейкоциты | <1 млн/мл | Повышенное количество лейкоцитов (лейкоспермия) может указывать на инфекцию |
| Агглютинация сперматозоидов | Отсутствует | Слипание сперматозоидов может снижать их подвижность и оплодотворяющую способность |
Подготовка и сдача анализа
Важно учесть все детали, чтобы получить точные результаты:
- Если мужчина проходит лечение или принимает медикаменты, необходимо уведомить врача. Некоторые препараты могут искажать результаты диагностики. Например, антибиотики следует прекратить принимать не менее чем за две недели до сдачи спермограммы.
- Перед посещением лаборатории рекомендуется воздержаться от половой активности на срок от двух до пяти дней, оптимально – три дня. Это касается всех видов сексуальной активности, включая мастурбацию, то есть в течение этого времени мужчина не должен эякулировать. Также следует избегать употребления алкоголя и посещения бани или сауны. Не стоит приходить в клинику в плохом состоянии или с повышенной температурой.
- Сбор семенной жидкости должен осуществляться исключительно через мастурбацию. Прерванный половой акт или оральные ласки не подойдут, так как в этом случае эякулят может содержать биологические жидкости партнёрши. Стимуляция должна проводиться без использования слюны или специальных смазок, так как это также может повлиять на результаты спермограммы.
- Для сбора спермы предоставляется контейнер – небольшой пластиковый сосуд с крышкой. Некоторые лаборатории предлагают специальный медицинский презерватив, не содержащий химических веществ, которые могут повлиять на состав семенной жидкости. Затем мужчине предлагается пройти в отдельную комнату, где он сможет остаться наедине и заняться мастурбацией. В частных клиниках такие помещения могут быть комфортно оборудованы, с видео и журналами. В государственных учреждениях на это рассчитывать не стоит.
- Иногда мужчинам сложно расслабиться в непривычной обстановке, и поэтому сдать спермограмму на месте не удается. В таком случае контейнер или медицинский презерватив можно приобрести в аптеке, собрать эякулят дома и доставить его в лабораторию. Однако это нужно сделать в течение часа, сохраняя естественную температуру семенной жидкости. Проще всего держать контейнер в подмышечной впадине.
- Результаты спермограммы будут доступны через несколько дней, иногда даже на следующий день – это зависит от внутреннего распорядка конкретного медицинского учреждения. Если результаты окажутся отклоняющимися от нормы, не стоит расстраиваться, так как показатели эякулята могут значительно варьироваться и зависят от множества факторов. Рекомендуется сдавать спермограмму не менее трёх раз с интервалом 10-14 дней, чтобы убедиться в точности результатов обследования.
Спермограмма — это важный анализ, который помогает оценить мужское репродуктивное здоровье. Многие мужчины, столкнувшиеся с проблемами зачатия, обращаются к этому исследованию. Результаты спермограммы могут варьироваться, и важно понимать, что означает каждая цифра. Нормальные показатели включают количество сперматозоидов, их подвижность и морфологию. Однако не всегда отклонения от нормы свидетельствуют о бесплодии. Часто врачи рекомендуют повторное исследование, так как на результаты могут влиять стресс, болезни или образ жизни. Обсуждая результаты с врачом, мужчины получают возможность лучше понять свое здоровье и, при необходимости, скорректировать образ жизни или пройти дополнительное обследование. Важно помнить, что спермограмма — это лишь один из этапов в диагностике, и комплексный подход к проблеме поможет найти оптимальное решение.

Норма спермограммы в таблице
| Макроскопические характеристики: | |
| Общий объём семенной жидкости | 2-6 мл |
| Цвет | Серовато-белый, мутный |
| Запах | Характерный, не резкий |
| Консистенция | Вязкая – при поднятии капель образуются нити длиной до 2 см |
| Время разжижения | 30-60 минут |
| Кислотность | 7,2-7,8 pH |
| Микроскопические характеристики: | |
| Общее количество сперматозоидов в порции семенной жидкости | 40-600 млн. |
| Концентрация сперматозоидов в семенной жидкости | 20-100 млн. на 1 мл |
| Подвижность через 1 час после эякуляции | * Тип А – более 25% (активные сперматозоиды с прямолинейным движением) * Типы А+В – более 50% (тип В – малоподвижные сперматозоиды с прямолинейным движением) * Тип С – менее 50% (малоподвижные сперматозоиды с колебательным или вращательным движением) * Тип D – менее 10% (неподвижные сперматозоиды) |
| Доля жизнеспособных сперматозоидов | более 50% |
| Доля сперматозоидов с нормальной формой головки | более 30% |
| Доля незрелых клеток сперматогенеза | 2-4% |
| Агглютинация и агрегация | Отсутствуют |
| Лейкоциты | До 1 млн. на 1 мл (3-4 в поле зрения) |
| Эритроциты | Отсутствуют |
| Слизь | Отсутствует или в минимальных количествах |
Расшифровка результатов спермограммы
Давайте подробнее проанализируем значения показателей из таблицы.

Общий объём эякулята
Объем семенной жидкости должен составлять не менее 2 мл. Снижение количества спермы может указывать на недостаточную активность предстательной железы, ретроградную эякуляцию (когда сперма попадает в мочевой пузырь), гипогонадизм или проблемы с проходимостью половых путей. Однако это также может быть связано с простыми причинами, например, слишком коротким периодом воздержания. Условный максимум составляет 5-6 мл спермы за одну эякуляцию. Некоторые специалисты считают, что превышение этого значения может свидетельствовать о простатите или орхите.
Цвет
Цвет семенной жидкости в норме варьируется от молочно-белого до сероватого. Если сперма выглядит почти прозрачной, это может указывать на снижение концентрации сперматозоидов, даже до микроскопического анализа. Однако такая ситуация может быть связана с неправильной подготовкой к спермограмме, например, с сексуальной активностью перед сдачей анализа. В некоторых случаях эякулят может иметь желтоватый цвет, что может указывать на особенности питания, прием определенных витаминов или наличие желтухи. Патологические оттенки спермы, такие как зеленый или коричневый, свидетельствуют о воспалительных или онкологических процессах. Это подтверждается увеличением количества лейкоцитов и эритроцитов и требует обязательного дополнительного обследования.
Запах
Запах семенной жидкости в норме сладковатый и не слишком резкий. Появление неприятного запаха, например, кислого, гнилостного или напоминающего тухлую рыбу, указывает на патологию и требует дополнительных диагностических исследований.
Консистенция
Консистенция свежего семени позволяет вытягивать нити до 2 см в высоту. Через час после эякуляции нити могут достигать 0,5 см.
Время разжижения
Время, необходимое для разжижения спермы у здорового мужчины, составляет около 30 минут, но может достигать 1 часа. Сразу после семяизвержения эякулят имеет высокую вязкость, но со временем, благодаря содержащимся в нем ферментам, становится более текучим. Если этот процесс не происходит, сперматозоидам будет сложно перемещаться по женским половым путям, что может привести к отсутствию оплодотворения. Причины замедленного разжижения семенной жидкости могут быть связаны с воспалительным процессом или недостатком ферментов.
Кислотность
Уровень pH спермы колеблется от 7,2 до 7,8, с возможным максимумом в 8,0. Это означает, что здоровая семенная жидкость имеет щелочную среду. При анализе спермограммы важно обратить внимание на значительное снижение уровня pH, так как это может указывать на воспалительный процесс в мужских половых органах.
Общее количество сперматозоидов в порции эякулята
Общее количество сперматозоидов в одной порции эякулята должно составлять не менее 40 миллионов, а верхний предел достигает 600 миллионов. Минимальная концентрация составляет 20 миллионов сперматозоидов на 1 мл семенной жидкости. Снижение общего числа и концентрации сперматозоидов в сперме представляет серьезную угрозу для репродуктивной функции. Однако значительное превышение нормы также не является положительным признаком. Причины этого могут быть разнообразными: инфекции, эндокринные расстройства, аутоиммунные и онкологические заболевания, нарушения кровообращения, половой инфантилизм, вредные привычки, токсические воздействия на организм и радиация.
Подвижность спустя 1 час после эякуляции
Активность и подвижность сперматозоидов должны составлять не менее 50% от общего количества. При этом 25% из них должны демонстрировать прямолинейное движение, что значительно увеличивает шансы на успешное достижение матки и оплодотворение яйцеклетки. Классификация сперматозоидов на четыре типа, представленная в таблице норм спермограммы, не всегда применяется на практике. В настоящее время более распространена следующая система: сперматозоиды с прогрессивным движением (более 25%), с непрогрессивным движением (более 50%) и неподвижные сперматозоиды (менее 10%).
Доля жизнеспособных сперматозоидов
Количество живых сперматозоидов должно составлять не менее 50% от общего числа мужских половых клеток, иначе процесс зачатия может столкнуться с трудностями. При этом не менее 30% сперматозоидов должны иметь правильную форму — овальную головку и подвижный хвост. Отклонения от нормы могут проявляться по-разному: головка может быть слишком маленькой или большой, а также иметь неправильную форму — быть круглой, серповидной или грушевидной. Хвостик может быть слишком коротким или длинным, недостаточно изогнутым или раздвоенным, а также могут наблюдаться нарушения в строении шейки и других частей.
Доля незрелых клеток сперматогенеза
В здоровом мужском эякуляте доля незрелых половых клеток составляет 2-4%. Если этот показатель значительно превышен, это может указывать на недостаточную секреторную функцию. Современные эксперты в области репродукции считают, что оптимальная норма должна быть снижена до 1-1,5%.
Агглютинация
Агглютинация — это нежелательное явление, при котором сперматозоиды склеиваются друг с другом. Это затрудняет их движение и мешает процессу зачатия. Такое нарушение встречается в анализах спермограммы довольно редко и обычно указывает на токсическое воздействие на организм или на аутоиммунные заболевания.
Агрегация
Агрегация — это процесс формирования комплексов из половых и других клеток, соединённых слизью. Это явление часто связано с антиспермальными антителами, вырабатываемыми организмом одного или обоих партнёров. Такие антитела могут привести к «иммунному бесплодию». Для выявления истинной причины проблемы полезен MAR-тест.
Лейкоциты
Лейкоциты в сперме присутствуют в минимальных количествах — до 1 миллиона на порцию эякулята, что соответствует 3-4 клеткам в поле зрения микроскопа. Существенное превышение этого показателя в спермограмме может указывать на воспалительные процессы, такие как простатит, орхит, везикулит, уретрит и другие заболевания.
Эритроциты
Эритроциты в сперме не должны присутствовать. Эти красные кровяные клетки могут появиться в семенной жидкости только при серьезных заболеваниях, таких как мочекаменная болезнь или опухоли в органах мочеполовой системы.
Слизь
Слизь в эякуляте может присутствовать в небольших объемах. Однако, если её количество значительно увеличивается, это может привести к агрегации сперматозоидов и снижению их репродуктивной способности. Основные причины высокого содержания слизи в сперме обычно связаны с инфекционно-воспалительными процессами, реже — с иммунными нарушениями.
Спермограмма может быть выполнена вручную или с использованием автоматического анализатора. Предпочтительнее первый метод, так как автоматические устройства могут давать сбои, в то время как опытный специалист с микроскопом точно определит все необходимые показатели.
Важно помнить, что плохие результаты спермограммы не являются окончательным диагнозом. Рекомендуется повторить исследование как минимум дважды, прежде чем делать выводы.
Значение терминов в спермограмме
В процессе анализа спермограммы специалисты используют специфические термины, которые могут быть непонятны пациентам. Давайте разберемся, что они означают, и стоит ли беспокоиться, если вы услышите их во время визита к урологу.
Нормоспермия
Результаты спермограммы положительные: все параметры в пределах нормы. У здорового мужчины в одном миллилитре эякулята содержится от 60 до 80 миллионов сперматозоидов, из которых около 70% подвижны. Вероятность успешного зачатия при хорошем репродуктивном здоровье женщины высока, но не достигает 100%, так как на этот процесс влияют множество факторов, включая психологическое состояние.
Аспермия
В эякуляте не обнаруживаются ни зрелые, ни незрелые сперматозоиды. Если причина этого — блокировка семявыводящих путей, мужчине потребуется хирургическое вмешательство. Однако при врождённой тестикулярной аспермии, когда яички не вырабатывают сперматозоиды, любое лечение, к сожалению, будет неэффективным.
Азооспермия
В эякуляте отсутствуют зрелые сперматозоиды, но можно обнаружить их незрелые формы. Это указывает на то, что половые клетки производятся, однако процесс их деления и созревания нарушен. Восстановление нормального сперматогенеза возможно, но успех зависит от причины, степени тяжести патологии и готовности пациента к лечению.
Олигозооспермия
Снижение количества сперматозоидов в эякуляте называется олигозооспермией. Согласно нормам спермограммы, критическим уровнем считается 20 миллионов половых клеток на 1 мл семенной жидкости. Однако для успешного зачатия важно, чтобы большинство этих сперматозоидов были жизнеспособными, имели правильную морфологию и хорошую подвижность.
Криптозооспермия
Это состояние характеризуется наличием лишь отдельных мужских половых клеток в эякуляте. Их можно выявить с помощью специализированной лабораторной центрифуги. Криптозооспермия указывает на способность яичек производить сперматозоиды. Однако для восстановления их функции необходима серьезная терапия. Успех лечения зависит от причины и степени тяжести заболевания.
Олигоспермия
Термин также известен как «гипоспермия» или «гиповолюмия». Он указывает на объем эякулята ниже нормы (2-6 мл). Временная олигоспермия может возникать из-за повышенной сексуальной активности или частой мастурбации. О истинной олигоспермии можно говорить только при строгом соблюдении рекомендаций по сдаче спермограммы. Причины этой патологии разнообразны: от воспалительных заболеваний до генетических аномалий.
Полиспермия
Мультисемия и мультиполлюция — термины, описывающие избыточный объём эякулята (более 6 мл) и повышенное содержание половых клеток (свыше 600 миллионов). Большинство сперматозоидов при этом оказываются незрелыми и могут иметь нарушения в морфологии или подвижности. Остальные параметры спермограммы, как правило, находятся в пределах нормы. Основной причиной полиспермии является сбой в процессе сперматогенеза, однако это состояние поддаётся лечению.
Астенозооспермия
Уменьшение числа подвижных половых клеток в семенной жидкости
Согласно таблице норм спермограммы, прогрессивно движущиеся сперматозоиды должны составлять не менее 25% от общего количества. При этом 90% из них должны демонстрировать хотя бы минимальную активность. При астенозооспермии вялые и неподвижные сперматозоиды занимают 30% и более. Также существует термин «астеноспермия», который описывает снижение скорости движения мужских половых клеток.
Акиноспермия
Это самая тяжелая форма астенозооспермии, при которой все сперматозоиды не способны к движению, что делает естественное зачатие невозможным. Это состояние также называется акинезией. Оно может возникать из-за серьезных инфекционно-воспалительных заболеваний половой системы, отравлений или значительных гормональных нарушений.
Тератозооспермия
Свыше 50% сперматозоидов имеют аномальную морфологию. Это состояние называется тератоспермия или анизозооспермия. Независимо от причин образования таких клеток, попытки зачатия от мужчины с подобными отклонениями (как естественным, так и искусственным путем) крайне нежелательны. Это может привести к выкидышам, замершим беременностям и различным порокам развития плода.
Некроспермия
Это состояние иногда ошибочно принимают за акиноспермию, которая характеризуется полной неподвижностью сперматозоидов. Однако некроспермия является более серьезной проблемой: в этом случае клетки не жизнеспособны. Результаты спермограммы могут быть ложными, если не соблюдены правила сбора эякулята или проведения анализа. Например, если в семенную жидкость попали вещества, уничтожающие сперматозоиды. Частичная некроспермия определяется как наличие менее 20% живых клеток от общего количества. Истинная форма этого состояния, как правило, необратима и не поддается лечению.
Пиоспермия
Данное слово в интерпретации результатов спермограммы обозначает наличие гноя в семенной жидкости. Пиоспермия указывает на воспалительный процесс в мужской мочеполовой системе. Это состояние может быть связано с заболеваниями, такими как орхит, везикулит, уретрит, простатит, цистит и другими.
Гемоспермия
Это указывает на наличие крови в сперме. Такое явление может возникать не только из-за серьезных инфекций, но и при наличии опухолей, включая злокачественные. Мужчина с гемоспермией должен срочно пройти обследование на рак предстательной железы, особенно если отсутствуют признаки инфекционно-воспалительного процесса.
Причины отклонений от нормы
Плохие результаты спермограммы могут быть вызваны множеством факторов:
- Генетические нарушения, такие как синдром Кляйнфельтера или микроделеции в Y-хромосоме.
- Эндокринные расстройства: гипогонадизм, гипотиреоз, гиперпролактинемия, нарушения работы коры надпочечников, сбои в гипоталамо-гипофизарной системе, диабет, ожирение высокой степени.
- Заболевания и травмы в области мужской мочеполовой системы: крипторхизм, варикоцеле, травмы и атрофия яичек, орхит, уретрит, простатит, везикулит, аденома предстательной железы.
- Венерические и другие инфекционные болезни в анамнезе: эпидемический паротит (свинка), сифилис, гонорея, хламидиоз, микоплазмоз, уреаплазмоз.
- Токсические и радиационные повреждения организма: серьезные отравления, работа в опасных условиях, проживание в неблагоприятной экологической обстановке, длительный прием лекарств с тяжелыми побочными эффектами, курсы химиотерапии.
- Вредные привычки: курение, злоупотребление алкоголем, наркомания, токсикомания.
- Неполноценное и однообразное питание, хроническое недоедание, авитаминоз, истощение, резкое снижение веса.
- Ношение тесной и неудобной одежды, некачественного нижнего белья из синтетических материалов, что может привести к перегреву половых органов.
- Сидячий образ жизни и недостаток физической активности.
- Частая мастурбация или высокая сексуальная активность.
- Сильные стрессы.
Дополнительные исследования
Спермограмма — это основной метод оценки репродуктивного здоровья мужчин. При обнаружении отклонений врач может порекомендовать дополнительные обследования.
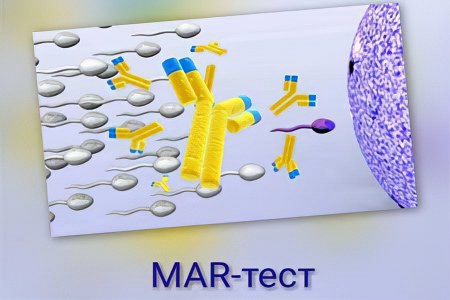
MAR- тест
Иногда бесплодие связано с аутоиммунными процессами, при которых организм вырабатывает антитела, атакующие собственные сперматозоиды (АСАТ, антиспермальные антитела). Эти антитела обвивают сперматозоиды, лишая их способности оплодотворять яйцеклетку. В результате в спермограмме можно наблюдать малоподвижные и слипшиеся сперматозоиды. Для подтверждения гипотезы об аутоиммунной природе бесплодия проводится MAR-тест (реакция смешанных антиглобулинов).
Методы исследования:
– Прямой метод. Определяется процент сперматозоидов, связанных с антителами.
– Непрямой метод. Анализируется кровь пациента, однако его информативность ниже по сравнению с прямым тестом.
Наличие антител не всегда указывает на бесплодие. Важно выяснить, где именно они находятся.
Результаты анализа могут быть готовы через 2 часа, если в клинике есть собственная лаборатория. Если антитела повредили более 50% сперматозоидов, вероятность бесплодия значительно возрастает. Если этот показатель ниже, шансы на успешное оплодотворение остаются. Для здорового мужчины уровень АСАТ не должен превышать 10%.
ЭМИС
ЭМИС расшифровывается как электронно-микроскопическое исследование спермы. В ходе анализа каждый сперматозоид рассматривается при увеличении в 25 раз. ЭМИС выполняется во время спермограммы и позволяет оценить внутреннее состояние клетки по 45 различным показателям. Результаты исследования станут известны пациенту через 14 дней.
Показания для проведения ЭМИС:
- Низкая фертильность при нормальной морфологии сперматозоидов.
- Выкидыши или замершие беременности в анамнезе у женщины.
- Неудачные попытки экстракорпорального оплодотворения при отсутствии других выявленных патологий.
ЭМИС могут пройти пары, которые беспокоятся о возможных генетических аномалиях у своего ребенка. Этот анализ помогает выявить нарушения в хроматине, который является основой для хромосом.
Фрагментация ДНК
Если у женщины возникают трудности с вынашиванием беременности, важно провести анализ на фрагментацию ДНК. Часто причиной выкидышей и замершей беременности становятся аномалии сперматозоидов, при которых ДНК повреждается в головной части. Основным фактором, способствующим этой патологии, являются свободные радикалы, негативно влияющие на половые клетки. Защиту от них обычно обеспечивают антиоксиданты.
Для оценки уровня свободных радикалов в сперме проводится тест на ROS. Чтобы выяснить, насколько сперматозоиды устойчивы к воздействию радикалов, выполняется анализ антиоксидантной способности семенной плазмы.
Фрагментацию ДНК можно определить двумя методами:
- HALO-тест. Сперматозоиды обрабатываются специальными химическими веществами, которые подсвечивают их. Вокруг здоровых клеток образуется ореол света, тогда как поврежденные сперматозоиды не светятся. В норме их доля не должна превышать 20%. Если количество таких клеток составляет 30-50%, паре стоит рассмотреть возможность ЭКО. При увеличении до 50% рекомендуется ИКСИ, а при более 60% — поиск донора спермы. Результаты теста будут доступны через 1-3 дня.
- Tunnel. В этом исследовании подсвечиваются только те сперматозоиды, которые имеют повреждения в ДНК. Этот метод более дорогой и трудоемкий, а его точность ниже, чем у HALO-теста. Результаты анализа будут готовы через 14-21 день.
В некоторых случаях молодые и здоровые яйцеклетки способны восстанавливать поврежденную ДНК. В таких ситуациях важно учитывать состояние здоровья женщины.
Как улучшить спермограмму?
Причины снижения количества сперматозоидов и их подвижности мы уже рассмотрели. Теперь давайте выясним, что может сделать мужчина для улучшения показателей спермограммы, помимо рекомендаций врача, если ему назначено лечение.
Итак, основные рекомендации:
- Откажитесь от вредных привычек. Если это актуально, сократите потребление алкоголя.
- Пересмотрите гардероб. Избегайте узких и неудобных брюк, а также синтетического нижнего белья.
- Если ваша работа связана с длительным сидением (например, водитель или офисный работник), старайтесь каждые час делать небольшую разминку и ходить несколько минут.
- Специальные физические упражнения для мужчин положительно влияют на сперматогенез и потенцию, а также помогают предотвратить развитие аденомы простаты и других серьезных заболеваний.
- Контролируйте свой вес и объем талии. Чем они больше, тем ниже уровень тестостерона в организме и меньше шансы на отцовство.
- Обеспечьте полноценное питание. Для мужчин особенно полезны орехи, авокадо, сельдерей, петрушка, бананы, гранаты, красное мясо и рыба из океана.
- Старайтесь высыпаться и регулярно отдыхать. В современном мире мужская репродуктивная функция страдает от быстрого ритма жизни и постоянной нагрузки.
- Если врач рекомендует, принимайте специальные витаминно-минеральные комплексы и биологически активные добавки для мужчин, такие как Спермактин или Спеман.
- Поддерживайте здоровый и комфортный ритм интимной жизни. Мужчинам в возрасте 30-45 лет рекомендуется заниматься сексом не менее трех раз в неделю, а если есть желание, то и чаще. Не стоит «экономить» сперму, она от этого не станет лучше.
Для успешного зачатия врачи советуют супругам заниматься любовью через день в течение всего периода, когда возможна овуляция, а также несколько дней до и после этого времени. Правильно определить этот период может любая женщина, опираясь на рекомендации своего гинеколога.
В заключение отметим, что спермограмма – это доступный и простой анализ, который не вызывает боли и занимает минимум времени. Результаты совместного обследования обоих супругов помогут выяснить причины отсутствия детей в паре и начать необходимое лечение как можно скорее. Берегите себя и будьте здоровы!
Вопрос-ответ
Сколько должна быть морфология, чтобы забеременеть?
В соответствии с последними рекомендациями ВОЗ, сперматозоидов с нормальной морфологией должно быть более 14%. Если их от 4% до 14%, то вероятность наступления беременности снижается. Это значит, что может потребоваться больше времени (циклов) для успешного зачатия.
Сколько должна быть патологий головки?
Нормальные сперматозоиды – 68% (норма – больше 50%). Патологические формы: патология головки – 21%, патология шейки – 8%, патология хвоста – 3%, незрелые – 1%, клетки сперматогенеза (на 100 сперматозоидов) – меньше 1.
Можно ли забеременеть с морфологией 4%?
ВОЗ указывает: при содержании в эякуляте ниже 4% морфологически нормальных сперматозоидов естественная беременность маловероятна, и рекомендовано выполнение программы ВРТ ЭКО – ИКСИ.
Что означает патология головки 96%?
Тератозооспермия — наличие в эякуляте (семенной жидкости) сперматозоидов патологических форм. При выполнении спермограммы по Крюгеру диагноз тератозооспермию ставят, если нормальных сперматозоидов менее 4%. То есть, если более 96% сперматозоидов имеют патологическую форму.
Советы
СОВЕТ №1
Перед сдачей спермограммы обязательно проконсультируйтесь с врачом. Он поможет вам подготовиться к анализу, объяснив, какие факторы могут повлиять на результаты, такие как алкоголь, курение и физическая активность.
СОВЕТ №2
Соблюдайте рекомендации по времени воздержания перед сдачей анализа. Обычно рекомендуется воздерживаться от эякуляции в течение 2-7 дней, чтобы получить наиболее точные результаты.
СОВЕТ №3
Обратите внимание на условия хранения и транспортировки образца. Сперма должна быть доставлена в лабораторию в течение 1-2 часов после сбора, чтобы избежать искажений в результатах.
СОВЕТ №4
Не паникуйте, если результаты спермограммы не соответствуют норме. Обсудите их с врачом, который сможет объяснить возможные причины и предложить дальнейшие шаги для улучшения репродуктивного здоровья.